El tendón fue llamado “Achilles tendon” por Philip Verheyen (1693), tras conocerse como “tendo magnus” de Hipócrates; hay referencias tempranas a rupturas desde siglos anteriores. La gestión clínica evolucionó desde inmovilización prolongada hacia enfoques con rehabilitación funcional progresiva y carga dosificada, especialmente en protocolos modernos post-ruptura. (van Dijk et al., 2011; Markel et al., 2025; Zellers et al., 2019).
En numerosas tendinopatías , el problema central es la tolerancia insuficiente del tendón (y del sistema músculo-tendón) a la carga aplicada, con cambios de matriz y mecanobiología que no se correlacionan siempre de forma lineal con el dolor. Por eso, el objetivo no es “eliminar toda carga”, sino reconstruir capacidad con una progresión bien dosificada. (Cook et al., 2016; Challoumas et al., 2020).
En cuanto a su prevalencia observamos que aumenta con la edad y mayor implicación deportiva (entre 40-52% en corredores).
Esta lesión condiciona, limita y es persistente para el usuario/a generando compensaciones que requieren readaptarese para su correcto funcionamiento.
Conozcamos de qué se compone, para qué sirve, y lo que realmente nos interesa en este post; ¿Es posible readaptar el tendón? En cuyo caso sea afirmativo, ¿Son capaces de cambiar, adaptarse, reconstruirse? ¿Cuánto tiempo necesita?
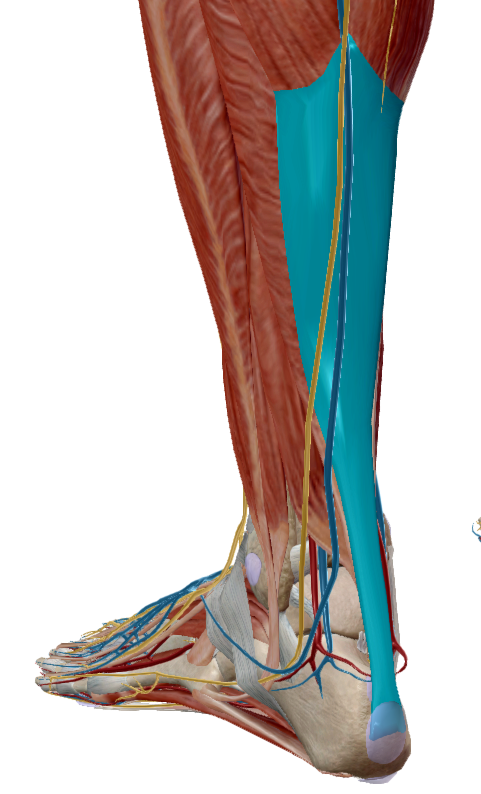
1. ¿Cuál es su composición?
El Aquiles es un tejido hipocelular cuya mayor parte es matriz extracelular (ECM) organizada para resistir tracción: predominio de colágeno tipo I (≈70% del peso seco en tendones; en el Aquiles se reporta en ese orden de magnitud), además de colágenos tipo III/V/XI, agua, proteoglicanos (p. ej., decorina) y glicoproteínas (p. ej., tenascina-C/tenomodulina), producidas y mantenidas por tenocitos (mecanorrespondientes). (Mosaid et al., 2025; Merry et al., 2022; Ning et al., 2023).
A nivel microestructural, mantiene una arquitectura jerárquica (fibrillas → fibras → fascículos) con crimp (ondulación) que se “endereza” al cargar, contribuyendo a la transmisión de fuerza y la disipación de tensiones. (Freedman et al., 2014).
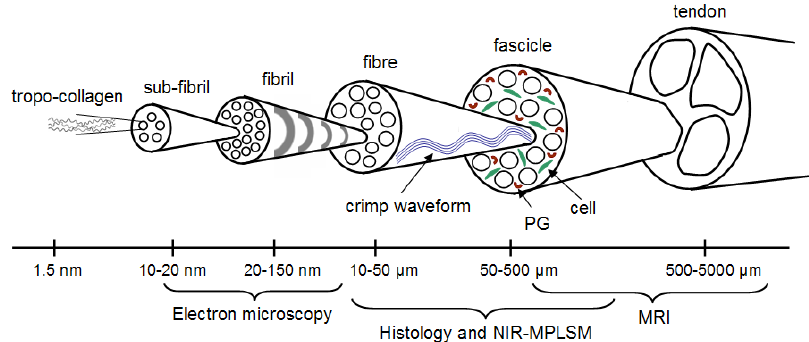
2. ¿Qué cambia con la lesión? .
Hoy sabemos que la tendinopatía no es simplemente inflamación (de hecho en algunas lesiones a nivel tendinoso no se produce inflamación) sino que hay respuestas celulares a la carga, cambios en matriz, y una relación compleja entre estructura, dolor y función. Conocemos que el dolor no infiere directamente siempre en la estructura, es decir no tiene por qué existir una correlación entre ambas sino que puede darse (el dolor) por alteraciones del sistema nervioso, mecanorreceptores de la piel, compensaciones musculares y por tanto, no es una información exacta para el desarrollo correcto o no de su función pero sí una guía y ayuda en inicios del proceso de readaptación. (Silbernagel, 2020; Demangeot et al., 2025)
Tras ruptura del Aquiles hay una fase de curación y remodelación donde restaurar propiedades (elasticidad/viscosidad/regeneración del tejido,etc.) y progresar carga es clave para recuperar función y reducir riesgo de reincidencia de lesión. (Freedman et al., 2014; Marrone et al., 2024).
Encontramos otros test como arc test [Un test de evaluación para la porción media del Aquiles] y el Royal London Hospital test como parte de la evaluación incial y diagnostico. [Esto es parte del proceso fisioterapeutico incial del paciente], VISA-A para dolor y rigidez, FAAM o LEFS: para actividad/participación, Single-leg heel rise endurance test: Test unilateral de flexo-extensión de tobillo.
[Hay que destacar preocupaciones recientes sobre validez del VISA-A y para ello encontramos alternativas recientes como: TENDINS-A y VISA-A sedentary (útil en no deportistas)]
2.1 Comunes a porción media e insercional
Se diferencian 2 tipos en función de la zona afectada del tendón:
- Midportion: se define como dolor localizado >2 cm proximal a la inserción [2–6 cm]. (Silbernagel & Crossley, 2020): Algunos síntomas son la rigidez (stiffness) del tendón al levantarse, la cual suele disminuir al movilizar/añadir carga leve durante 10 min (ej: tras andar se disminuye ligeramente dicha rigidez). Esto solo en algunos casos. Las lesiones son mucho más complejas que comenzar a andar y observar que disminuye la rigidez o el síntoma provocado, aún así no ayuda a obtener información.
- Insertional: dolor cerca de la inserción en calcáneo. Se recomiendan modificaciones que reduzcan compresión (limitar dorsiflexión, alzas de talón, evitar heel drop profundo). (Silbernagel & Crossley, 2020)
Podemos identificar 15 diferenciales que deberían considerarse según localización, imagen, dolor, funcionalidad y afectación:
2.1.1 Porción media (midportion)
- Tendinopatía del tendón plantar
- Tibial posterior o FHL (tendinopatía/tenosinovitis)
- FDL o Flexor Digitorum longus (tendinopatía) : Flexiona el dedo gordo del pie y mantiene el arco plantar.
- Músculo sóleo.
- Paratendinopatía/paratendonitis: Esto indica la degeneración de un tendón así tambien como su inflamación. Puede darse en otros tendones pero el Aquiles «gana´´ en incidencia.
- Neuropatía del nervio sural.
2.1.2 Insercional:
- Bursitis retrocalcánea y bursitis superficial calcánea
- Haglund/exóstosis calcánea o espolón calcáneo
- Calcificaciones intratendinosas / espolones
- Sever (apofisitis calcánea)
- Fractura del calcáneo.
- Dolor de articulación subtalar/tobillo
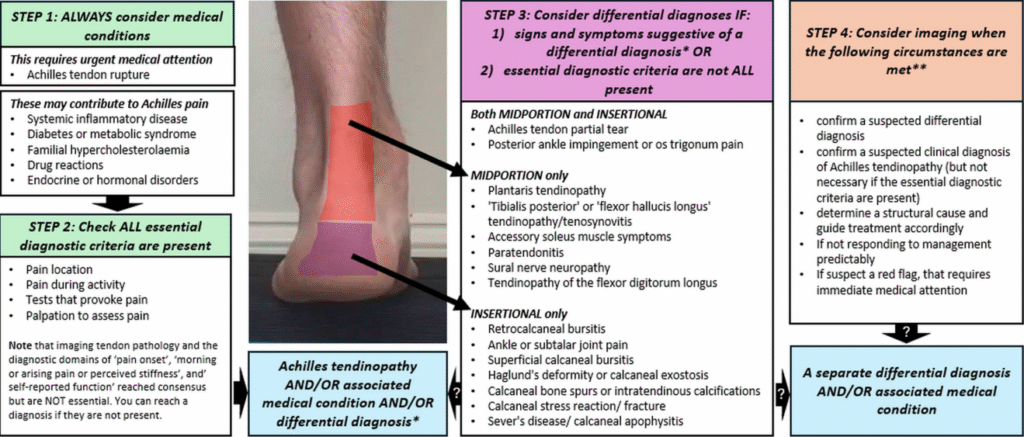
3. Readaptación.
Podemos encontrar guías teórico-clinicas de recomendaciones sobre evidencia científica de alto impacto que nos ayudan a recoger la información contrastada y consensuada, donde sigue siendo indispensable la necesidad de individualización en cada usuario/a o paciente.
Una misma lesión siempre tendra diferencias en cada persona y por lo tanto, su proceso de readaptación variará de una persona a otra.
En About Rehab utilizamos algunas de las medidas físicas como heel-raise endurance [HRET], test de saltos cuando proceda, ROM de dorsiflexión, fuerza/resistencia flexora plantar, análisis biomecánico del movimiento,RPE pre-intra y post series, mediciónes mediante plataformas de fuerza, etc. Así como otras pruebas apoyadas de profesionales de la salud (fisioterapeutas,médicos,traumatólogos,etc) donde nos ayuden a obtener información sobre su función y estado actual a nivel estructural.
La clave de una correcta readaptación se basa en recoger información mediante los test y cómo se mueve cada individuo para así poder planificar correctamente, respetando los tiempos de recuperación, aplicar las cargas correctas y los movimientos necesarios para reestructar tanto el tendón como las compensaciones producidas por la lesión y sistemas afectados en función de la tolerancia a la carga individual (como bien hemos comentado cada lesión afecta de manera distinta a cada paciente y por ende a cada uno de sus sistemas, por lo que las alteraciones serán SIEMPRE distintas.
La importancia ,a parte de lo comentado, se basa en aplicar la intensidad necesaria para producir cambios en el tendón. Olvídate del reposo absoluto (solo en fases iniciales, en ciertas lesiones y dependiendo de la gravedad de la misma, del individuo y su función).
El tratamiento no quirúrgico de las rupturas ha mostrado excelentes resultados siempre que esté sujeto a un estricto proceso de rehabilitación desde el momento del diagnóstico. Ciodaro et al (2024).
Y por ello te ayudamos en el proceso con cambios reales, donde sepas qué ocurre en cada fase, qué objetivos entrenarás en cada sesión, cómo vamos a tratarla de manera segura y profesional desde el minuto 1 para readaptarla de la mejor manera apoyada en ciencia actualizada.
Tanto en la literatura como en clínca hemos observado la importancia de tratar no solo su función, sino también la desaferenciación sensorial, la musculatura, tendones,articulaciones adyacentes (en proximos post entraremos más en detalle) y poder así realizar un trabajo integral y correcto para poder proporcionar adaptaciones efectivas, readaptar correctamente las estructuras implicadas y reducir el riesgo de una nueva lesión. Esto normalmente se pasa por alto y conlleva a un mayor riesgo de lesión y afectación de otras estructura pudiendo dejar secuelas permanentes a largo palzo como pérdida del ROM articular (%) y nuevas «des-compensaciones>>.
El cuerpo es sabio, compensa para seguir adelante pase lo que pase, pero no por ello es de manera efectiva, esas compensaciones son por las alteraciones de sistemas conectados, cuando uno no puede ejercer su función correctamente otro «lastra´´ para ejercerla, entrando en una cadena de compensaciones que alteran realmente la efecividad de lo que realmente sería una ,valga la redundancia, función eficiente´´.
Sabías que el cuerpo está tan bien conectado que hasta una alteración en el pie puede afectar a la pelvis, columna, e incluso a la respiración. Pero tambien puede darse a la inversa, un mal funcionamiento de estas puede llevar a una lesión en la articualción del tobillo y del pie. Por eso es importante estar con buenos profesionales que cuiden el detalle y se centren en tú lesión de manera específica.
En ABOUT REHAB le damos la importancia que tiene tu salud y te ayudamos mejorar tu patología/enfermedad/lesión y poder así obtener una mejor calidad de vida.
Bibliografía:
- Mosaid, S., Lee, P., & Jihad, Y. (2025). Advances in Achilles Tendon Tissue Engineering: Integrating Cells, Scaffolds, and Mechanical Loading for Functional Regeneration. Bioengineering (Basel, Switzerland), 12(12), 1346.
- Chimenti, R. L., Neville, C., Houck, J., Cuddeford, T., Carreira, D., & Martin, R. L. (2024). Achilles Pain, Stiffness, and Muscle Power Deficits: Midportion Achilles Tendinopathy Revision – 2024. Journal of Orthopaedic & Sports Physical Therapy, 54(12), CPG1–CPG32.
- Van der Vlist, A. C., Winters, M., Weir, A., et al. (2021). Which treatment is most effective for patients with Achilles tendinopathy? A living systematic review with network meta-analysis of 29 randomised controlled trials. British Journal of Sports Medicine, 55(5), 249–256.
- Murphy, M. C., Travers, M. J., Chivers, P., Debenham, J. R., Docking, S. I., Rio, E. K., & Gibson, W. (2019). Efficacy of heavy eccentric calf training for treating mid-portion Achilles tendinopathy: A systematic review and meta-analysis. British Journal of Sports Medicine, 53(17), 1070–1077
- de Vos, R.-J., Silbernagel, K. G., Malliaras, P., et al. (2024). ICON 2023: International Scientific Tendinopathy Symposium Consensus – the core outcome set for Achilles tendinopathy (COS-AT) using a systematic review and a Delphi study of professional participants and patients. British Journal of Sports Medicine, 58(20), 1175–1186.
- Bohm, S., Mersmann, F., & Arampatzis, A. (2015). Human tendon adaptation in response to mechanical loading: A systematic review and meta-analysis of exercise intervention studies on healthy adults. Sports Medicine .
- Lazarczuk, S. L., Maniar, N., Opar, D. A., et al. (2022). Mechanical, material and morphological adaptations of healthy lower limb tendons to mechanical loading: A systematic review and meta-analysis. Sports Medicine, 52, 2405–2429.
- Pavlova, A. V., Shim, J. S. C., Moss, R., et al. (2023). Effect of resistance exercise dose components for tendinopathy management: A systematic review with meta-analysis. British Journal of Sports Medicine
- McCormack, R., & Bovard, J. (2015). Early functional rehabilitation or cast immobilisation for the postoperative management of acute Achilles tendon rupture? A systematic review and meta-analysis of randomised controlled trials. British Journal of Sports Medicine, 49(20), 1329–1335
- Freedman, B. R., Gordon, J. A., & Soslowsky, L. J. (2014). The Achilles tendon: fundamental properties and mechanisms governing healing. Muscles, ligaments and tendons journal, 4(2), 245–255.
- Liu, K., et al. (2021). Rehabilitation after Achilles tendon rupture: A systematic review and meta-analysis of randomized controlled trials. The Bone & Joint Journal.
- Docking, S. I., et al. (2021). Explaining variability in the prevalence of Achilles tendon pathology in asymptomatic cohorts: A systematic review with meta-analysis. Journal of Orthopaedic & Sports Physical Therapy.
- Murphy, M., Travers, M. J., Gibson, W., et al. (2018). Rate of improvement of pain and function in mid-portion Achilles tendinopathy with loading protocols: A systematic review and longitudinal meta-analysis.
- Ciodaro, Ricardo & Florez, Juan & Sandoval, Sebastián & Latorre, Nicolas. (2024). Tendón de Aquiles anatomía e insuficiencia. Revista Repertorio de Medicina y Cirugía. 33. 326-334.
